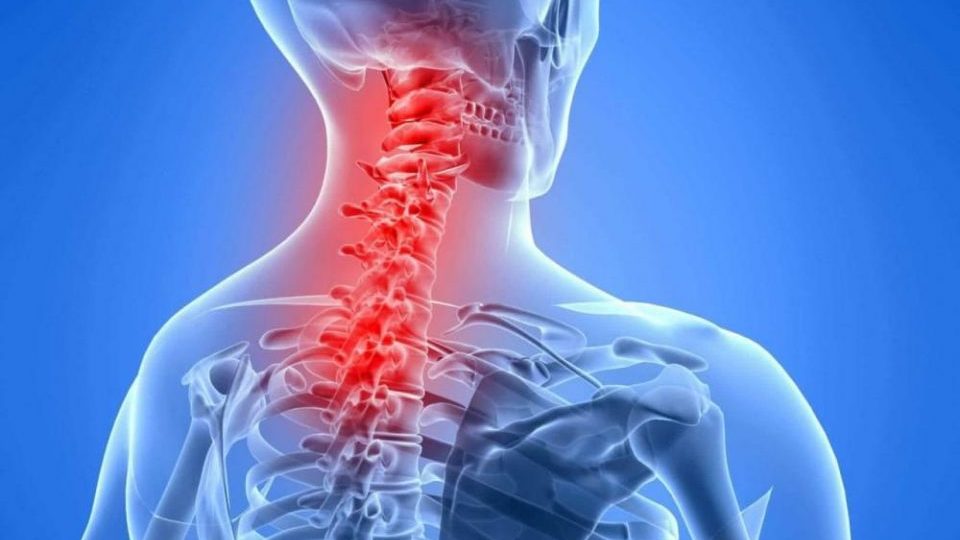
دیسک گردن زمانی اتفاق میافتد که، مرکز ژل مانند دیسک نخاعی از ناحیهای ضعیف پاره شود و از دیواره بیرونی سخت، خارج گردد. مواد ژل برای اعصاب نخاعی تحریک کننده است و باعث تحریک شیمیایی میشود. علائم دیسک گردن در اثر لمس یا فشرده سازی ماده دیسک به عصب نخاعی، ایجاد میشود. در ابتدا درمانهای غیر جراحی مانند استراحت، استفاده از داروهای ضد درد و تزریق آنها به ستون فقرات و فیزیوتراپی انجام میشود. بیشتر افراد طی 6 هفته بهبود مییابند و به فعالیت طبیعی خود برمیگردند. اصطلاحات مختلفی برای توصیف فتق دیسک استفاده میشود. دیسک برآمده (برجستگی) هنگامی رخ میدهد که قسمت حلقوی دیسک، دست نخورده باقی بماند، اما یک بیرون ریختگی ایجاد میکند که بر روی اعصاب فشار وارد میکند. فتق دیسک واقعی، هنگامی که دیسک ترک خورده یا پاره میشود. ایجاد میشود و به مرکز ژل، اجازه میدهد تا فشرده شود. گاهی فتق به حدی شدید است که یک قطعه کاملاً از دیسک جدا شده و در کانال نخاع قرار دارد.
در این مقاله هر آن چیزی که برای دانستن دربارهی دیسک گردن، لازم است را مورد بررسی قرار دادهایم. امیدواریم این نکات برایتان مفید واقع شود. با ما همراه باشید.
آناتومی دیسک ها
ستون فقرات از 24 استخوان متحرک به نام مهره تشکیل شده است. قسمت گردنی ستون فقرات، وزن سر را تحمل میکند و به فرد این امکان را میدهد که سر خود را به جلو و عقب، از یک طرف به طرف دیگر خم کند و 180 درجه بچرخاند. 7 مهره گردنی به شماره C1 تا C7 وجود دارد. مهرهها با دیسک از هم جدا میشوند، که به عنوان کمک فنر از مالیدن مهرهها به یکدیگر جلوگیری میکنند.
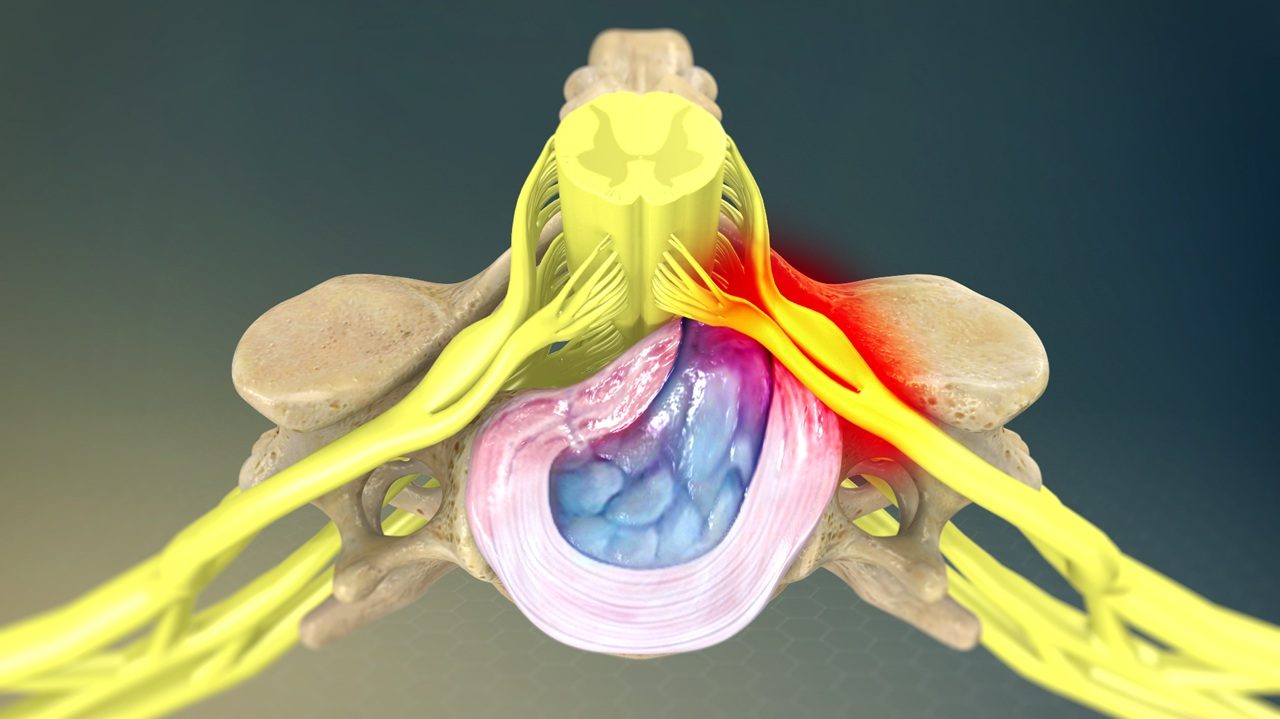
حلقه بیرونی دیسک آنولوس نامیده میشود. نوارهای رشتهای دارد که بین هر مهره متصل میشوند. هر دیسک یک مرکز پر از ژل به نام هسته دارد. در سطح هر دیسک، یک جفت اعصاب نخاعی از نخاع خارج میشود و به بدن منشعب میشوند. نخاع و اعصاب نخاعی رابطی بین مغز و بدن هستند.
دیسک گردن با چه علائمی بروز مییابد؟
علائم فتق دیسک بسته به محل فتق و پاسخ بدن به درد، بسیار متفاوت است. اگر دیسک گردن دارید، دردی که از پایین بازو و احتمالاً در دست ساطع میشود را، احساس میکنید. همچنین در صورت داشتن دیسک گردن، هنگام چرخاندن سر یا خم شدن گردن، احساس درد در روی شانه یا درد گردن دارید. گاهی اوقات درد با بی حسی و گز گز در بازو، همراه است. در برخی موارد این دردها، ناشی از اسپاسم یا ضعف عضلانی، است. اسپاسم عضلانی یعنی ماهیچهها به طور غیرقابل کنترل سفت میشوند. ضعف عضلانی نیز به معنای از دست دادن قدرت عضلات است.
ممکن است درد را برای اولین بار بدون داشتن هیچ آسیبی، هنگام بیدار شدن تجربه کنید. برخی از بیماران با نگه داشتن بازو خود در قسمت بالا در پشت سر خود، این درد را تسکین میدهند. زیرا این وضعیت فشار وارد بر عصب را کاهش میدهد.
علل چیست؟
دیسکها به دلیل آسیب دیدگی و بلند کردن نامناسب اجسام، دچار برآمدگی یا فتق میشوند یا اینکه خود به خود به وجود میآید. پیری نقش مهمی دارد. هر چه پیرتر میشوید، دیسکهای شما خشک و سخت میشوند. دیواره بیرونی فیبری سخت دیسک، ضعیف میشود. در نتیجه، هسته ژل مانند از طریق پارگی دیواره دیسک، برجسته یا پاره میشود و در هنگام لمس عصب باعث درد میشود. ژنتیک، سیگار کشیدن و تعدادی از فعالیتهای شغلی و تفریحی نیز، منجر به انحطاط اولیه دیسک میشود.
چگونه دیسک گردن تشخیص داده میشود؟
در هنگام درد مداوم و ناراحت کننده، حتما به پزشک مراجعه کنید. پزشک در ابتدا، سابقه خانوادگی را بررسی میکند. سپس معاینه بدنی و تجویز آزمایش برای تعیین منبع درد و نوع درمان، انجام میدهد. آزمایشها شامل مطالعات تصویر برداری است. که عبارتنداز:
- اسکن تصویربرداری تشدید مغناطیسی (MRI): یک آزمایش غیر تهاجمی است که با استفاده از یک میدان مغناطیسی و امواج فرکانس رادیویی از بافت نرم ستون فقرات بیمار، تصویر ایجاد میکند. برخلاف اشعه ایکس، اعصاب و دیسکها در این روش، به وضوح قابل مشاهده هستند. با یک ماده رنگی (ماده حاجب) که به جریان خون فرد تزریق شده است انجام میشود. MRI میتواند تشخیص دهد که اگر فشرده سازی عصبی وجود دارد، کدام دیسک آسیب دیده است. همچنین میتواند رشد بیش از حد استخوانی، تومورهای نخاع یا آبسه را تشخیص دهد.
- میلوگرام: یک اشعه ایکس تخصصی است که رنگ از طریق ضربه نخاعی به کانال نخاع تزریق میشود. سپس یک فلوئوروسکوپ با اشعه ایکس، تصاویر تشکیل شده توسط رنگ را ثبت میکند. رنگی که در میلوگرام استفاده میشود در اشعه ایکس به رنگ سفید دیده میشود و به پزشک اجازه میدهد نخاع و کانال را با جزئیات مشاهده کند.
- اسکن توموگرافی کامپیوتری (CT): یک آزمایش غیر تهاجمی است. با استفاده از یک پرتوی اشعه ایکس و یک کامپیوتر تصاویر دو بعدی از ستون فقرات ایجاد میکند. این روش نیز، با یک ماده رنگی (ماده حاجب) که به جریان خون تزریق شده است، انجام میشود. این روش برای تأیید آسیب دیدن دیسک، بسیار مفید است.
- الکترومیوگرافی (EMG) و مطالعات هدایت عصب (NCS): آزمایشهای EMG و NCS فعالیت الکتریکی اعصاب و عضلات شما را اندازه گیری میکنند. سوزنهای کوچک یا الکترود در عضلات قرار میگیرد و نتایج آن بر روی یک ماشین خاص ثبت میشود. از آنجا که دیسک فتق باعث فشار بر ریشه عصب میشود، عصب نمیتواند احساس و حرکت عضله را، به روشی طبیعی تأمین کند. این آزمایشات میتواند آسیب عصبی و ضعف عضلانی را، تشخیص دهد.
- اشعه ایکس: اشعه ایکس مهرههای استخوانی ستون فقرات را مشاهده میکند و مشکلات به وجود آمده را، نشان میدهد.
روشهای درمانی دیسک گردن
درمانهای غیر جراحی، اولین قدم برای بهبودی است. بیش از 95٪ از افراد مبتلا به درد به دلیل فتق دیسک، در طی شش هفته بهبود مییابند و به فعالیت طبیعی خود باز میگردند. اگر به درمانهای غیر جراحی پاسخ ندهید یا علائم بدتر شود، پزشک، جراحی را به بیمار توصیه میکند. درادامه هم درمانهای غیر جراحی و هم انواع جراحی را به طور کامل توضیح دادهایم.
درمانهای غیر جراحی
1-محدود کردن فعالیت: در بیشتر موارد، درد ناشی از فتق دیسک، با محدود کردن فعالیت، کمپرس یخ یا گرما طی چند روز خوب میشود. ممکن است در برخی موارد بیمار به استراحت مطلق نیاز داشته باشد. البته باید گفت میزان استراحت در این دوران مهم است و استراحت بیش از حد نیز برای سلامتی افراد مضر است.
2-دارو: به طور معمول پزشک داروهای مسکن، داروهای ضد التهاب غیراستروئیدی (NSAID) و استروئیدها را برای کاهش درد، تجویز میکند. گاهی اوقات شل کنندههای عضلانی برای اسپاسم عضلات نیز، تجویز میشوند.
- داروهای ضد التهاب غیر استروئیدی (NSAIDs): آسپیرین، ناپروکسن ( Alleve ،Naprosyn)، ایبوپروفن و سلکوکسیب (Celebrex) نمونههایی از داروهای ضد التهاب غیراستروئیدی هستند که برای کاهش التهاب و تسکین درد استفاده میشوند.
- مسکنها: مانند استامینوفن میتوانند درد را تسکین دهند اما اثرات ضد التهابی NSAIDها ندارند. استفاده طولانی مدت از داروهای ضد درد و NSAID ممکن است باعث زخم معده و همچنین مشکلات کلیوی و کبدی شود.
- داروهای شل کننده عضلات: مانند متوکاربامول و کاریسوپرودول (سوما)، برای کنترل اسپاسم عضلات تجویز شوند.
- داروهای استروئیدی: استروئید نیز برای کاهش تورم و التهاب اعصاب، تجویز میشود. اغلب به صورت خوراکی در یک دوز کم مصرف، در طی یک دوره پنج روزه مصرف میشود. این مزیت را دارد که تقریباً بلافاصله تسکین درد را در طی 24 ساعت انجام دهد. این روش تحت فلوئوروسکوپی با اشعه ایکس انجام میشود و شامل تزریق استروئیدها و عامل بی حسی به فضای اپیدورال ستون فقرات است. این دارو برای کاهش تورم و التهاب اعصاب در کنار ناحیه دردناک تزریق میشوند. حدود 50٪ بیماران پس از تزریق اپیدورال احساس تسکین میکنند. برای دستیابی به اثر کامل، تزریقهای مکرر انجام میشود. مدت زمان تسکین درد متفاوت است و هفتهها یا سالها ادامه دارد. معمولا تزریقات همراه با یک فیزیوتراپی انجام میشود.
3-فیزیوتراپی: هدف از فیزیوتراپی کمک به فرد در بازگشت سریع به انجام فعالیت کامل و جلوگیری از آسیب مجدد است. فیزیوتراپیستها روشهای صحیح ایستادن، بلند کردن و راه رفتن را آموزش میدهند و برای تقویت و کشش عضلات گردن، شانه و بازو با فرد کار میکنند. همچنین روی کشش و افزایش انعطاف پذیری ستون فقرات و بازوها، تمرکز میکنند. ورزش عنصر اصلی در درمان است. تلاش کنید و ورزش را یکی از عادات روزانه خود قرار دهید.
درمانهای جراحی
هنگامی که علائم پیشرفت میکنند و با درمانهای غیر جراحی برطرف نمیشوند، جراحی میتواند یک گزینه باشد. عواملی مانند سن بیمار، مدت زمان داشتن علائم، سایر مشکلات پزشکی، عملهای قبلی گردن و نتیجه مورد انتظار در برنامه ریزی جراحی، در فرایند جراحی موثر است. روشهای جراحی عبارتند از:
- دیسککتومی قدامی گردن و همجوشی (ACDF): دیسککتومی به معنای “برداشتن دیسک” است. جراح یک برش کوچک در جلوی گردن ایجاد میکند. عضلات گردن، عروق و اعصاب به طرف دیگر منتقل میشوند تا مهره استخوانی و دیسک در معرض دید قرار گیرد. بخشی از دیسک پاره شده که بر روی عصب فشار می آورد برداشته می شود. پس از برداشتن ماده فتق شده، فضای دیسک با پیوند استخوان پر میشود، تا همجوشی ایجاد شود. همجوشی فرآیند اتصال دو یا چند استخوان است. با گذشت زمان پیوند بین مهره بالا و پایین متصل میشود و یک قطعه استخوان جامد ایجاد میگردد. از صفحات و پیچهای فلزی میتوان برای ایجاد ثبات در هنگام همجوشی و سرعت بهتر همجوشی استفاده کرد. در حین دیسککتومی قدامی دستگاه متحرکی که حرکت طبیعی دیسک را تقلید می کند به فضای مفصل آسیب وارد میشود. یک دیسک مصنوعی حرکت را حفظ میکند، در حالی که همجوشی حرکت را از بین میبرد. دیسکهای مصنوعی، از فلز و پلاستیک ساخته شدهاند و شبیه کاشت مفصل ران و زانو هستند. نتایج استفاده از دیسک مصنوعی در مقایسه با همجوشی مشابه است.
- دیسککتومی میکروآندوسکوپیک حداقل تهاجمی: در این روش، جراح یک برش کوچک در پشت گردن ایجاد میکند. از لولههای کوچکی به نام گشاد کننده با افزایش قطر برای بزرگ شدن یک تونل به مهره، استفاده میشود. سپس، بخشی از استخوان برداشته میشود تا ریشه عصب و دیسک در معرض دید قرار گیرد. جراح از آندوسکوپ یا میکروسکوپ برای از بین بردن پارگی دیسک استفاده میکند. این روش نسبت به دیسککتومی سنتی آسیب کمتری به عضله وارد میکند.
- دیسککتومی خلفی گردن: جراح یک برش 1 یا 2 اینچی در پشت گردن بیمار، ایجاد میکند. برای رسیدن به دیسک آسیب دیده، ماهیچههای ستون فقرات کالبد شکافی شده و به کنار منتقل میشوند تا مهره استخوانی در معرض دید قرار گیرد. بخشی از قوس استخوانی برداشته میشود تا به ریشه عصب و فضای دیسک دسترسی پیدا شود. سپس، بخشی از دیسک پاره شده که باعث فشرده سازی عصب نخاعی میشود با دقت برداشته میشود. فضاهایی که از طریق آنها ریشههای عصبی از ستون فقرات خارج میشوند معمولاً بزرگ میشوند تا از ایجاد مشکلات در آینده جلوگیری شود.
بهبود و پیشگیری
اکثر مردم در دورهای از زندگی خود، گردن درد را تجربه میکنند. اغلب اوقات با روشهای غیر جراحی بهبود مییابد و خطرناک نیستند. با موارد زیر میتوان از بروز درد ناشی از دیسک گردن جلوگیری کرد:
- داشتن حالت درست در هنگام نشستن، ایستادن، حرکت و خوابیدن.
- داشتن برنامه ورزشی مناسب برای تقویت عضلات ضعیف گردن و جلوگیری از آسیب دیدگی مجدد.
- دوری از شغلهای سنگین.
- داشتن وزن سالم و توده بدن بدون چربی.
- خودداری از سیگار کشیدن.





نظرات کاربران