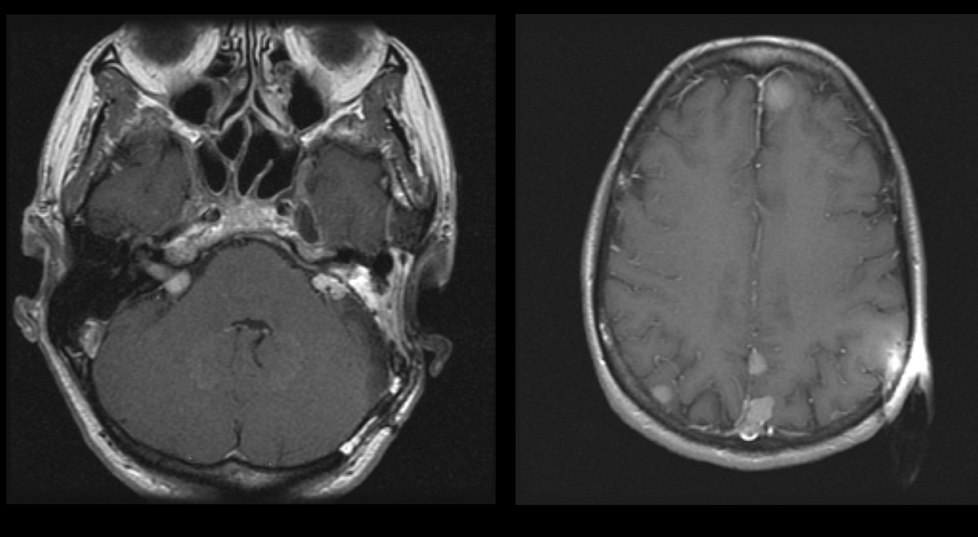
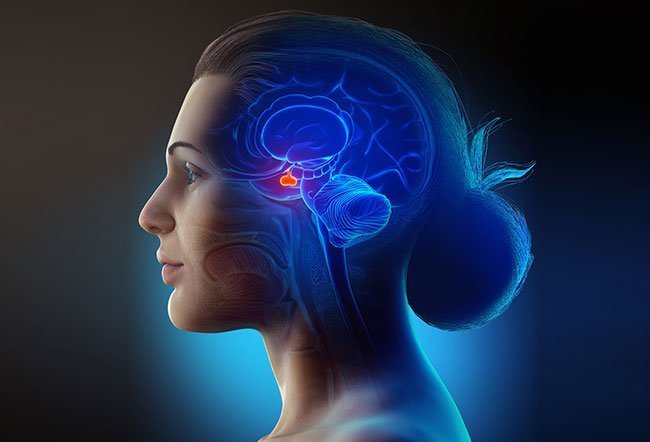
تومور سی پی انگل که به نامهای نوروم آکوستیک (شوانوم دهلیزی) معروف است؛ تومور خوشخیم سلول شوان است که به طور معمول از بخش دهلیزی عصب هشتم جمجمه ایجاد میشود. نوروم آکوستیک شایعترین تومور زاویه مخچه است. شایعترین علائم تظاهرکننده کمشنوایی حسی عصبی یکطرفه، وزوز گوش و عدم تعادل است. نود و پنج درصد AN یکطرفه هستند و بهصورت تصادفی رخ میدهند. حدود 5 درصد از بیماران دارای AN دوطرفه هستند که بهعنوان بخشی از نوروفیبروماتوز نوع 2(بیماری فون رکلینهاوزن مرکزی) به ارث رسیدهاند.
علائم تومور سی پی انگل چیست؟
ازدستدادن شنوایی در تومور سی پی انگل
در بیش از 90 درصد از بیماران مبتلا به AN، اولین علامت کاهش شنوایی در یک گوش به دلیل درگیری عصب هشتم است. کاهش شنوایی ممکن است بهعنوان کاهش توانایی در درک کلمات گفتاری، بهویژه در شرایط سخت گوشدادن مانند استفاده از تلفن مشاهده شود. اگرچه کاهش شنوایی همراه با کاهش درک گفتار در افراد مسن که هر دو گوش درگیر هستند نسبتاً رایج است، کاهش شنوایی و کاهش وضوح که در یک گوش بارزتر است باید باعث ارزیابی توسط پزشک شود. با نوروم آکوستیک، ازدستدادن شنوایی اغلب با صدای زنگ در گوش (وزوز) همراه است. کمشنوایی معمولاً ظریف است و در طی یک دوره زمانی بسیار آهسته بدتر میشود. در حدود 5 درصد موارد، ممکن است شنوایی ناگهانی ازدستداده شود. برخی از بیماران ممکن است احساس پری در گوش آسیبدیده را تجربه کنند.
در اکثر بیماران:
کاهش شنوایی بهتدریج در طی سالیان متمادی پیشرفت میکند و در نهایت منجر به ناشنوایی کامل در گوش در سمت تومور میشود. افت معمولاً یکطرفه یا نامتقارن است و عمدتاً فرکانسهای بالاتر صوت را شامل میشود. مشخصاً، تمایز گفتار بیشتر از کاهش شنوایی تون خالص (میانگین تن خالص) تحتتأثیر قرار میگیرد.
کمتر از 2 درصد از بیمارانی که با کمشنوایی ناگهانی مراجعه میکنند، در نهایت ثابت میکنند که AN دارند. سایر اشکال کمشنوایی نسبتاً شایع هستند. در یک مطالعه روی گروه بزرگی از بیماران AN، تنها دو سوم از آنها دچار کمشنوایی بایاس با فرکانس بالا بودند و تقریباً 20 درصد در فرکانسهای پایینتر صدا از دست دادند. کاهش ناگهانی شنوایی که اغلب با عفونت ویروسی یا انسداد عروق همراه است، در حدود یک نفر از هشت بیمار AN رخ میدهد. احتمالاً کاهش شنوایی ناگهانی ناشی از فشردهسازی تومور است. در برخی از بیماران ممکن است با ضربه به سر یا ورزش شدید بدنی ایجاد شود. زیان ممکن است جزئی یا کلی باشد و بهبودی خودبهخودی امکانپذیر است. ازدستدادن ناگهانی ممکن است اولین رویدادی باشد که منجر به تشخیص میشود یا ممکن است ماهها یا سالها قبل از کشف تومور رخ دهد.
وزوز گوش (زنگ در گوش)
عبارت است از ادراک زنگ، خشخش یا صداهای دیگر در گوش یا سر در زمانی که صدای خارجی وجود ندارد. وزوز گوش میتواند متناوب یا ثابت باشد (با صداهای منفرد یا چندگانه) و حجم درک شده آن میتواند از محدود تا طاقتفرسا متغیر باشد.
وزوز گوش در AN بسیار شایع است زیرا بسیاری از بیماریهای گوش داخلی هستند. در بیشتر موارد، وزوز گوش با صدای بلند و موضعی در گوش تومور است. بااینحال، این علامت ممکن است غیر موضعی باشد و ممکن است با شدت غیرعادی باشد. تعداد کمی از بیماران مبتلا به AN با وزوز گوش یکطرفه در غیاب کمشنوایی ذهنی مراجعه میکنند؛ بنابراین، وزوز گوش یکطرفه که بدون توضیح رخ میدهد، نشانهای برای ارزیابی AN است.
سرگیجه
ازآنجاییکه تومور معمولاً از عصب دهلیزی که مسئول تعادل است نشات میگیرد، ناپایداری یا مشکلات تعادلی ممکن است یکی از علائم اولیه در رشد تومور باشد. ازآنجاییکه باقیمانده سیستم تعادل این ضرر را جبران میکند، مشکلات تعادل ممکن است تثبیت شود.
سرگیجه واقعی معمولاً با تومور سی پی انگل همراه نیست. در یک سری اخیر، تنها یک نفر از هر پنج بیمار سرگیجه داشت که اکثر آنها تومورهای کوچک داشتند. سرگیجه با تومورهای بزرگتر در زمان تشخیص بسیار نادر است؛ بنابراین، به نظر میرسد که سرگیجه در اوایل رشد AN ایجاد میشود، شاید با تخریب عصب دهلیزی یا از طریق قطع خونرسانی به لابیرنت. با رشد، به نظر میرسد که سیستم عصبی مرکزی قادر به تطبیق اطلاعات ازدستدادن تعادل از گوش آسیبدیده است و بنابراین احساس سرگیجه فروکش میکند.
عدم تعادل در تومور سی پی انگل
عدم تعادل بسیار بیشتر از سرگیجه است. عدم تعادل در تقریباً نیمی از بیماران تومور سی پی انگل رخ میدهد. بر خلاف سرگیجه که با افزایش اندازه تومور از میزان بروز آن کاسته میشود، عدم تعادل با اندازه تومورهای بزرگتر تکرار میشود. محتملترین مکانیسمهای دخیل در ایجاد عدم تعادل، غیرفعالشدن یکطرفه دهلیزی جبران نشده یا ورودی انحرافی مداوم از عصب دهلیزی بیمار است.
اختلال عملکرد مخچه، لرزش قصد و آتاکسی راهرفتن (راهرفتن ناپایدار) است. تومور سی پی انگل لوب و دمچههای مخچه جانبی را فرورفته و ممکن است بخشی از مخچه را فشرده کنند. اختلال عملکرد مخچه آشکار در AN غیرمعمول است و محدود به تومورهای بزرگ است. اگرچه اطلاعات کمی در مورد بروز دقیق آن در دسترس است، به نظر میرسد آتاکسی تنه (تنه، شکم، قفسه سینه) شایعتر از آتاکسی اندام باشد. بیماران تمایل دارند به سمت کناره تومور بیفتند.
فشار
همانطور که AN رشد میکند، کپسول تومور بر روی پوشش داخلی جمجمه (دورا) فشار میآورد. سخت شامه دارای فیبرهای حسی است که میتواند احساس فشار را منتقل کند. سردرد ناشی از نوروم آکوستیک میتواند کسلکننده یا دردناک باشد و معمولاً یکطرفه است. سردرد ممکن است به گردن، بالای سر یا جلوی سر انتشار پیدا کند.
ضعف و بیحسی صورت
برای نورومهای آکوستیک، فشار روی تومور یا نفوذ آن به عصب صورت ممکن است منجر به ضعف صورت شود. ماهیچههایی که توسط عصب صورت تأمین میشوند شامل ماهیچههای بیان صورت و احساسات خودبهخودی هستند. ماهیچههای بستهشدن چشم، بالابردن ابروها و چروک شدن پیشانی توسط عصب صورت عصبدهی میشوند. ضعف صورت در زمان تشخیص نادر است، اگرچه اسپاسم عصب صورت ناشی از فشردهسازی تومور غیرمعمول نیست.
فشار بر روی عصب میتواند باعث خشکی چشم یا حتی تشکیل “اشک ریزش” غیرمنتظره شود. شاخهای از عصب صورت که پارگی را کنترل میکند، عصب پتروسال سطحی بزرگتر است. شاخهای از عصب صورت که حس چشایی را به دو سوم قدامی زبان ارائه میکند «کوردا تمپانی» است.
بیحسی صورت: با بزرگتر شدن اندازه تومور و شروع فشار دادن به سایر اعصاب، عمدتاً عصب سهقلو، ممکن است احساس صورت تحتتأثیر قرار گیرد. سپس بیماران بیحسی و گزگز صورت را به طور مداوم یا متناوب تجربه خواهند کرد. ممکن است گزگز صورت در سمت AN وجود داشته باشد.
سوزنسوزن شدن ممکن است نزدیک گوشه دهان یا روی گونه باشد. بیحسی صورت بهاندازه ضعف صورت رایج نیست. بیماران همچنین ممکن است تیک یا اسپاسم صورت داشته باشند. با بزرگتر شدن تومور یا فشار بر ساقه مغز، بیمار سردرد، ضعف صورت، سرگیجه و راهرفتن ناپایدار را به دلیل افزایش فشار داخل جمجمهای تجربه میکند.
درمان تومور سی پی انگل(نورومای آکوستیک)
نوروما میتواند شامل جراحی در مقابل رادیوسرجری باشد.
همانطور که در زیر بحث شد، گزینههای درمانی برای نوروم آکوستیک شامل مشاهده، جراحی و رادیوسرجری است. درمان بهینه بسته به بزرگ یا کوچک بودن تومور، ایجاد آسیب عصبی قبل از درمان و عوامل بیمار متفاوت است.
ازآنجاییکه نورومهای آکوستیک معمولاً بهکندی رشد میکنند، مداخله فوری همیشه ضروری نیست. برای بیماران با تومورهای بسیار کوچک و بدون علامت، بیماران مسن و بیمارانی که مشکلات پزشکی جدی دارند، ممکن است یک رویکرد محافظهکارانه با مشاهده شامل مطالعات MRI سریال معقول باشد.
درنظرگرفتن گزینهها برای درمان تومور سی پی انگل
گزینههای درمان نوروم آکوستیک شامل جراحی و رادیوسرجری است. رویکرد ما به جراحی برای نورومای آکوستیک مبتنی بر تجربه جانز هاپکینز از نزدیک به 100 سال جراحی مغز است. به نظر میرسد تجربه با این نوع جراحی برای بهحداقلرساندن خطر عوارضی مانند نورومای آکوستیک ضروری است. با سطح بالایی از تجربه، به درک جنبههای فنی افشای تومور، برداشتن تومور، و بستن محل جراحی بهگونهای رسیده است که نقایص عصبی را به حداقل میرساند و باعث بازگشت به فعالیتهای معمول میشود.
هزاران بیمار برای نورومای آکوستیک تحت پرتودرمانی قرار گرفتهاند که صدها نفر در جانز هاپکینز هستند. رادیوسرجری یک روش درمانی غیرتهاجمی است که از پرتوهای باریک متمرکز و دقیق برای درمان نوروم آکوستیک و کاهش دوز تابش ارسالی به بافتهای اطراف از جمله شنوایی، تعادل و اعصاب صورت استفاده میکند.
ملاحظات در انتخاب درمان تومور سی پی انگل
در مورد شکل بهینه درمان برای نوروم آکوستیک اختلافنظر وجود دارد. تومورهای کوچکی که خطری برای عملکرد مغز ایجاد نمیکنند و علائمی ایجاد نمیکنند، ممکن است با اسکن MRI بعدی برای اطمینان از “کنترل” مشاهده شوند. این اغلب یک گزینه جذاب در افراد مسن با تومورهای کوچک است. بااینحال، زمانی که درمان موردنیاز است، بیمار و خانوادهاش باید تلاش کنند تا گزینههای درمان، از جمله میزان موفقیت، عوارض احتمالی و پیامدهای پیگیری را درک کنند. در برخی موارد، سن بیمار یا اندازه نوروم آکوستیک در تعیین توصیههای ما برای درمان تأثیرگذار است. در سایر موارد، تصمیم نهایی به بیمار و خانواده او واگذار خواهد شد. در تصمیمگیری نهایی، دانش کلیدی است.
برای هر دو روش جراحی و رادیوتراپی برای درمان تومور سی پی انگل، مسائل مهم در درمان نوروم آکوستیک حفظ عصب صورت، حفظ شنوایی و کنترل تومور است. “کنترل تومور” عبارتی است که باید بهدقت موردتوجه قرار گیرد.
در حال حاضر،
پیگیری طولانیمدت پس از درمان که میزان بهبودی بالایی را مستند میکند، تنها برای برداشتن جراحی و تنها زمانی در دسترس است که اکثریت قریب بهاتفاق تومور به طور کامل برداشته شود. (پیشنهادی وجود دارد که “لکههای” کوچک تومور ممکن است بدون خطر رشد مجدد باقی بماند، اما بخش قابلتوجهی از تومور باقیمانده خطر قابلتوجهی برای رشد مجدد دارد). بااینحال، در برخی موارد، پرتودرمانی تومور ممکن است یک گزینه باشد. بااینحال، با پرتودرمانی، کنترل تومور را فقط میتوان با اسکنهای مکرر، هرسال، مادامالعمر بیمه کرد. مطالعات اندکی تا به امروز اثرات تشعشعات بیش از 5 سال را مستند کردهاند. علاوه بر این، در حال حاضر گزارشهای متعددی از بدخیمیها (سرطان) درحالتوسعه در زمینه پرتودرمانی برای نوروم آکوستیک وجود دارد.
برداشتن تومور سی پی انگل با میکرو جراحی میتواند با استفاده از یکی از سه روش جراحی انجام شود.
برداشتن نوروم آکوستیک با میکروسرژیک
میتواند از طریق سه روش جراحی مختلف برای تومور انجام شود. به طور سنتی رویکرد ساب اکسیپیتال، حفظ شنوایی و حفظ عملکرد عصب هفتم (صورتی) را ارائه میدهد. میزان موفقیت با حفظ شنوایی با اندازه تومور رابطه معکوس دارد (نورومهای آکوستیک بزرگ نتایج بدتری دارند). حفظ شنوایی پس از جراحی برای نوروم آکوستیک بین گروههای گزارش شده از بیماران متفاوت است. بااینحال، یک قانون کلی این است که تقریباً نیمی از بیماران مبتلا به تومورهای کوچک که قبل از جراحی شنوایی مفیدی دارند، پس از جراحی شنوایی مفیدی خواهند داشت.
تیم پایه جمجمه ممکن است از رویکرد translabyrinthine برای برداشتن نوروم آکوستیک استفاده کند زیرا تجسم اولیه عصب هفتم را ارائه میدهد. بااینحال، این رویکرد منجر به ازدستدادن کامل شنوایی همان طرف در تقریباً همه بیماران میشود.
رویکرد حفره میانی برای نوروم های آکوستیک داخل کانالی کوچک در بیماران با شنوایی دستنخورده استفاده شده است. بااینحال، این رویکرد ممکن است شیوع بیشتری از فلج عصب هفتم را نسبت به رویکرد ساب اکسیپیتال داشته باشد، بهخصوص اگر تومور در یک موقعیت کم و وابسته در کانال شنوایی داخلی قرار داشته باشد.
جراحی تومور سی پی انگل توسط پیشرفتهای تکنولوژیک کمک شده است
نظارت حین عمل بر عملکرد مغز و اعصاب در حال حاضر به طور معمول با تمام روشهای جراحی برای برداشتن نوروم آکوستیک در جانز هاپکینز انجام میشود. تیمی متشکل از متخصصان مغز و اعصاب و الکتروفیزیولوژیستها به تشخیص هرگونه تغییر در توانایی اعصاب در ناحیه جراحی و همچنین مغز برای هدایت طبیعی تکانههای الکتریکی اختصاصیافتهاند. چنین تغییراتی میتواند نشاندهنده نیاز به تغییر استراتژی تشریح باشد، در نتیجه جراحی را قادر میسازد تا ضمن اجتناب از عوارض عصبی ادامه یابد.
جراحی هدایت شده با تصویر، مهارتهای جراحان مجرب را با تصاویر 2 و 3 بعدی از قاعده جمجمه که با استفاده از اسکن CT یا MRI به دست میآید، گرد هم میآورد. نمایشگرهای گرافیکی در اتاق عمل، آن تصاویر را به ابزارهای استریل مورداستفاده جراحان مرتبط میکند، بهطوریکه نوک ابزار در فضای واقعی در فضای مجازی تصاویر CT یا MRI نیز ظاهر میشود. میدان جراحی مجازی به جراح اجازه میدهد تا آنچه را که در پیش است پیشبینی کند، از آسیب رساندن به ساختارهای حیاتی جلوگیری کند و از حذف کامل تومور اطمینان حاصل کند.
جراحی برای تومور سی پی انگل
حفظ عصب صورت (قدرت صورت).
اکثر سریهای جراحی مدرن حذف کامل تومور را با حفظ آناتومیک و عملکردی عصب صورت در بیش از 90 درصد بیمارانی که برای نوروم آکوستیک جراحی میکنند گزارش میکنند.
بلافاصله پس از عمل، 62.1 درصد از بیماران عملکرد نرمال یا تقریباً نرمال عصب صورت (گرید 1 یا 2 هاوس براکمن) را پس از جراحی برای آکوستیک نشان دادند. نوروم ها این تعداد در 6 ماه پس از جراحی به 85.3 درصد از بیماران افزایش یافت. به نظر میرسد رویکرد جراحی به نوروم آکوستیک تأثیری بر بروز آسیب عصب صورت ندارد.
یکی از پیشرفتهایی که برای کاهش میزان عوارض ناشی از برداشتن نوروم آکوستیک با جراحی انجام شده است، نظارت بر وضعیت عصب صورت به طور مداوم در طول عمل جراحی است. مانیتورینگ الکتروفیزیولوژیک بازخوردی را به جراح ارائه میکند و امکان شناسایی عصب، مشخصکردن مسیر آن و حفظ تنه عصب را با سیگنال دادن به اختلالات در فعالیت اعصاب قبل از وقوع آسیب فراهم میکند.
جراحی: حفظ شنوایی
حفظ شنوایی پس از جراحی به طور سنتی چالش بزرگتری نسبت به نمایش عصب صورت است. دلیل دقیق این تفاوت نامشخص است. یعنی برداشتن نوروم آکوستیک با جراحی، اعصاب صورت و شنوایی را با ملایمت و با مراقبتهای جراحی برابر درمان میکند. بااینحال، درحالیکه حفظ عصب صورت از عملکرد صورت در محدوده بالای 90٪ است، حفظ شنوایی از 30 تا 50٪ به دنبال رویکرد رتروسیگموئید در این سری، حفظ شنوایی عملکردی تعریف شده 48 درصد از تومورهای کوچک و تنها 25 درصد از تومورهای متوسط به دست آمد.
جراحی: نشت CSF
برداشتن نوروم آکوستیک که پس از رادیوتراپی رشد میکند با جراحی مجموعهای از چالشها را به همراه دارد. نورومهای آکوستیک که علیرغم پرتودرمانی رشد میکنند، یا بهصورت رشد فعال در اسکنهای MRI (پس از پرتودرمانی) یا نقصهای عصبی، بهویژه ضعف عضلات صورت و اسپاسم که بهآرامی بدتر میشوند، ظاهر میشوند. در چنین مواردی تصور نمیشود که پرتوهای مکرر بیخطر باشد و ممکن است نیاز به برداشتن جراحی باشد.
پس از برداشتن تومورها از نظر ساختار سلولی مورد بررسی قرار گرفتند. تومور زنده در همه موارد وجود داشت. با وجود جای زخم در نواحی اطراف تومور، هیچ جای زخم قابلتوجهی یا تغییرات دیگری در تومور وجود نداشت. یعنی به دلایل ناشناخته، این تومورها تحتتأثیر پرتودرمانی قبلی ظاهر شدند. ممکن است “جیبهای” تومور از اثرات تابش طفره رفته و باعث رشد مکرر شود. این گزارش به زخمهای متغیر اطراف تومور و عدم تغییر تشعشع در تومور اشاره کرد که نشان میدهد اثر درمانی یکنواخت در این موارد به دست نیامده است. اگرچه هر چهار بیمار قبل از عمل ضعف عصب صورت داشتند که در حال بدتر شدن بود و/یا تومورهای در حال گسترش در اسکن MR داشتند، حفظ عالی آناتومی و عملکرد عصب صورت ممکن بود.





نظرات کاربران